Нервова орторексія (що буквально означає «правильний апетит») являє собою патологічну прихильність до здорової їжі, яку вдало описали як «хвороба, замаскована під добро» [1]. Хоча орторексія ще офіційно не визнана психіатричним діагнозом, вона часто пов'язана зі значними порушеннями, оскільки те, що починається, як спроба досягти оптимального здоров'я за допомогою дотримання дієти, може привести до виснаження, втрати відносин та низької якості життя. У порівнянні з іншими стилями нездорового харчування, орторексія значною мірою ігнорувалася науковим товариством, хоча її поведінковий патерн часто спостерігається фахівцями з розладів харчової поведінки [2].
Симптоми орторексії.
Термін «нервова орторексія», вперше введений Братманом та Найтом в 1997 році, описує людей з одержимістю правильним харчуванням, які переслідують цю нав'язливу ідею за допомогою обмежувальної дієти, зосередження уваги на приготуванні їж та ритуальних моделей харчування.
Орторексики, як правило, стурбовані якістю, на відміну від кількості, їжі в раціоні [3], витрачають багато часу на вивчення:
- джерел – чи піддавалися овочі впливу пестицидів; чи були молочні продукти отримані від корів, які отримували гормональні добавки;
- обробки – чи не було втрачено поживних речовин під час приготування їжі; чи були поживні мікроелементи, штучні ароматизатори, додані консерванти;
- упаковки – чи може їжа містити канцерогенні сполуки, отримані з пластику; чи достатньо інформації на етикетках, щоб судити про якість конкретних інгредієнтів харчових продуктів, які потім продаються на ринку [4].
Зацикленість якістю харчових продуктів – поєднання поживної цінності продуктів та їх передбачуваної чистоти, викликана бажанням максимізувати власне фізичне здоров'я й щастя, а не релігійними переконаннями, турботами про навколишнє середовище або турботою про тварин.
Таке занепокоєння здоров'ям, пов'язане з їжею, може викликати особливо складні моделі харчування (наприклад, чіткі правила, що визначають, які продукти можна комбінувати за один присід або в певний час дня) та / або можуть бути використані незвично тривалі періоди для їх виконання (наприклад, переконання, що максимальне перетравлення одного типу їжі відбувається через певний час після приймання їжі іншого типу).
Крім їжі, додатковий час витрачається на дослідження та каталогізацію харчових продуктів, їх зважування й вимір, а також на планування майбутніх страв [1].
Діагностичні критерії нервової орторексії.
Діагностичні критерії орторексії, запропоновані Морозом, Данном, Холландом та ін. [5].
Критерій A
- дієта з незбалансованим харчуванням через стурбованість щодо переконань про «чистоту» їжі;
- заклопотаність та занепокоєння з приводу вживання «нечистої» або «нездорової» їжі, а також впливу якості й складу їжі на фізичне чи емоційне здоров'я (або і те, і інше);
- строга відмова від харчових продуктів, які пацієнт вважає «хворобливими», які можуть включати продукти, що містять будь-які жири, консерванти, харчові добавки, продукти тваринного походження або інші інгредієнти, які суб'єкт вважає шкідливими для здоров'я;
- для людей, які не є фахівцями в області харчування, надмірна кількість часу (наприклад, три або більше годин на день) витрачається на читання, придбання та приготування певних типів харчових продуктів в залежності від їх передбачуваної якості та складу;
- почуття провини й переживання після проступків, пов'язаних з вживанням «нездорової» або «нечистої» їжі;
- нетерпимість до чужих переконань в їжі;
- витрачання надмірних сум грошей щодо свого доходу на харчові продукти через їх передбачувану якість та склад.
Критерій В
- порушення фізичного здоров'я через дисбаланс харчування (наприклад, недоїдання через незбалансоване харчування);
- серйозний розлад або порушення соціальної, академічної або професійної діяльності через нав'язливі думки та поведінку, які зосереджені на переконаннях пацієнта про «здорове» харчування.
Критерій C
Це не загострення симптомів іншого розладу, такого як обсесивно-компульсивний розлад, шизофренія або інший психотичний розлад.
Критерій D
Така поведінка найкраще пояснюється винятковим контролем за організованим дотриманням ортороксальних релігійних правил харчування або коли заклопотаність з приводу потреб у спеціальній їжі пов'язана з професійно діагностованою харчовою алергією чи медичними станами, які вимагають спеціальної дієти [5].
Наслідки орторексії.
Що стосується наслідків цього екстремального стилю споживання їжі – це те що, орторексики можуть відчувати дефіцит поживних речовин через вилучення цілих груп харчових продуктів [6]. І, хоча довгострокових емпіричних досліджень не існує, є свідчення того, що цей вид дієтичного екстремізму може привести до медичних ускладнень, які спостерігаються при важкій анорексії: остеопенії, анемії, гіпонатріємії, метаболічного ацидозу, панцитопенії, дефіциту тестостерону й брадикардії [1, 5, 7].
Психологічно орторексики відчувають сильне розчарування, коли їх харчові звички порушуються або заважають їм, огиду, коли чистота їжі здається порушеною, а також почуття провини та ненависть до себе, коли вони здійснюють порушення відносно їжі [8]. Все це накладається на хронічне занепокоєння про недосконалість та неоптимальне здоров'я. Насправді порушення дієти можуть викликати бажання самопокарання, що виявляється у ще більш строгій дієті або очищенні [1]. Крім того, люди з орторексією схильні до соціальної ізоляції, оскільки вони вважають, що зможуть підтримувати здорове харчування тільки на самоті й контролюючи своє оточення, і зможуть зайняти позицію моральної переваги щодо своїх харчових звичок, а отже вони відмовляються взаємодіяти з іншими людьми, які не схожі на них [8].
Діагностичні межі орторексії.
Багато з описаних вище симптомів орторексії схожі з симптомами анорексії та обсесивно-компульсивного розладу (ОКР), які є вельми супутніми й мають функціонально подібні клінічні прояви [9], спонукаючи дебати стосовно того, що орторексія є унікальним розладом або підмножина анорексії або ОКР. Орторексія та анорексія мають загальні риси перфекціонізму, високої тривожності та високу потребу в контролі [10], на додаток до можливості значної втрати ваги [4].
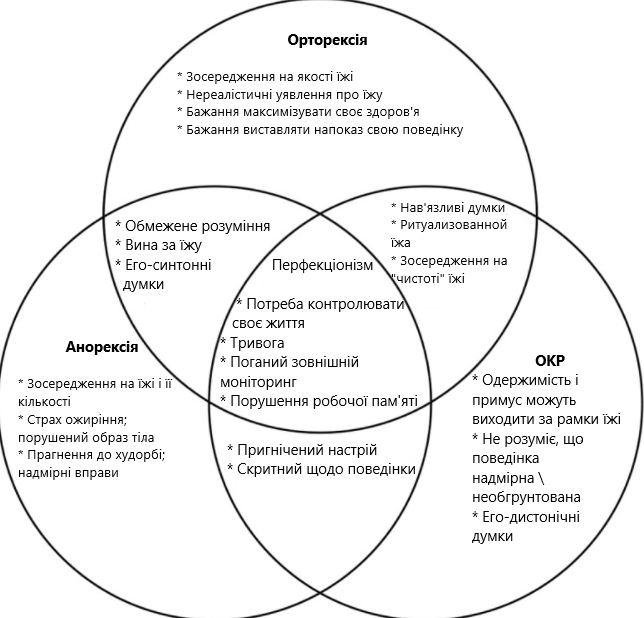
І орторексики, і анорексики орієнтовані на досягнення, цінують дотримання своєї дієти як показник самодисципліни та розглядають відхилення від дієти як нездатність до самоконтролю. Обидва порушення мають обмежене уявлення про свій стан й часто заперечують функціональні порушення, пов'язані з їх захворюванням.
Що стосується збігів з ОКР, в орторексиків проявляються певні обсесивно-компульсивні тенденції: повторювані, нав'язливі думки про їжу та здоров'я у невідповідний час, надмірне занепокоєння з приводу забруднення та нечистоти, а також сильна потреба організувати їжу й приймання їжі в ритуальній манері [1, 11]. Як і у людей з ОКР, в орторексиків обмежений час для інших занять, оскільки дотримання суворого стилю харчування заважає нормальному розпорядку дня [4].
Нарешті, хоча надійних емпіричних даних по цій темі не вистачає, залишається ймовірність того, що орторексія може сигналізувати про більш серйозні психопатології в формі стану психотичного спектра.
Сьогодні описано одне дослідження дорослої жінки, в якої орторексичні харчові звички представляли продромальну фазу шизофренії [13]. У той час як коморбідність шизофренії та розладів харчової поведінки в цілому оцінюється як низька [14], чисельні повідомлення про випадки анорексії, яка відбувалася перед першим епізодом психозу, наштовхнули на теорію про те, що:
- нав'язливі ознаки анорексії можуть з часом перетворитися на маячні ідеї;
- дефіцит харчування через обмеження в їжі може сам по собі викликати психоз.
Оскільки орторексія є недавно задокументованою конструкцією, існує необхідність у проспективному аналізі, щоб визначити, в якій мірі орторексія підвищує ризик подальшого розвитку шизофренії, маревного розладу й пов'язаних станів. На теоретичному рівні особливістю орторексії є найбільше відношення до спектра психозів:
- магічне мислення, пов'язане з їжею;
- помилкові переконання, засновані на інтуїтивних законах зараження (уявлення про те, що об'єкти, які були в реальному або уявному контакті, продовжують впливати один на одного в часі або просторі) або схожості (концепції насправді мають глибокий сенс) [12, 15].
Незалежно від того, чи є їх походження прийнятним з культурної чи релігійної точки зору, магічні уявлення про їжу викликають медичну заклопотаність, коли відмова від їжі призводить до серйозного дефіциту харчування [16].
З психіатричної точки зору підвищений рівень магічного мислення, незалежно від його змісту, є звичайним симптомом шизотипічного розладу особистості й гарним предиктором психозу в майбутньому [17].
Лікування та ведення орторексії.
На сьогодні немає досліджень ефективності лікування орторексії, хоча були запропоновані рекомендації за результатами передової практики.
Ідеальне втручання передбачає участь мультидисциплінарної команди, в яку входять лікарі, психотерапевти та дієтологи [18, 19], щоб комбінація ліків та когнітивно-поведінкової терапії могли застосовуватися при ретельному спостереженні в амбулаторних умовах. У випадках значної втрати ваги та недоїдання буде показано стаціонарне лікування у лікарів, які мають досвід щодо синдрому відновлення харчування [5].
Що стосується психотропних препаратів, то інгібітори зворотного захоплення серотоніну, як повідомляється, корисні при орторексії [8]. Що має сенс, враховуючи їх ефективність як при анорексії, так і при ОКР [23]. Також успішно використовують нейролептики, такі як оланзапін, для зменшення нав'язливої природи мислення, пов'язаного з їжею [5]. Проте, слід зазначити, що люди з орторексією можуть бути схильні відкидати фармацевтичні препарати як «ненатуральні» речовини [8].
При розгляді питання про психотерапію, втручання повинні бути індивідуалізовані на основі симптомів, характерних для даного пацієнта. Важливим є визнання того, що цілі лікування повинні бути зосереджені не тільки на тому, що їдять пацієнти, а й на тому, як вони роблять покупки, готують та ставляться до їжі, яку споживають [19].
Запобігання впливу й реакції, в поєднанні з навчанням новим звичкам [21], може бути найбільш успішним для лікування обсесивних та компульсивних аспектів орторексії. Когнітивна реструктуризація, ймовірно, буде корисна для дихотомічного мислення, надмірного узагальнення, катастрофізації та інших когнітивних спотворень, пов'язаних з їжею, харчуванням та здоров'ям [22], а також з проблемними рисами, такими як перфекціонізм. Різні форми тренування з релаксації можуть допомогти при пре- й постпрандиальній тривозі [23] та інших проявах тривоги за здоров'я [24, 25].
Більш того, стратегії модифікації поведінки можуть бути корисні для розширення харчового репертуару, підвищення рівня соціалізації під час їжі та різноманітності дозвілля шляхом включення нехарчових тем. Нарешті, за допомогою дієтології, підтвердженої емпіричним шляхом, можна допомогти пацієнтам з орторексією позбавитися від помилкових переконань в їжі [18].
Також дослідження показують, що освіта з питань харчування та здоров'я, попри те, що вона повинна містити об'єктивні концепції про поживні речовини та фізіологію, має також враховувати глибоко емоційні аспекти харчових переконань й вибору харчових продуктів, щоб включати афективні підходи до консультування пацієнтів [25].
Прохання до пацієнтів з важкою орторексією відмовитися від помилкових переконань в їжі – це насправді прохання відмовитися від глибоко вкоріненої ідеології, що складається із заснованих на реальності чи магічних переконаннях, які забезпечують структуру та порядок в житті людини, зменшуючи тривогу, надаючи засоби для здійснення контролю над навколишнім середовищем. Психічні новоутворення, тою мірою, в якій вони кидають виклик вкоріненій системі переконань, мають впроваджуватися з урахуванням його потенціалу для значних емоційних потрясінь у пацієнта.
Висновки.
Не стримуване ніякими регулятивними процесами різке зростання пропаганди здорового способу життя в книгах, журналах та електронних форматах, підкріплене швидким обміном ідеями через соціальні мережі, означає, що пересічну людину регулярно бомбардують порадами й умовляннями з приводу дієти та здоров'я. Попри великий потенціал для дезінформації, ті, хто використовує Інтернет (наприклад, для пошуку інформації, пов'язаної зі здоров'ям), як правило, не звертають уваги на доброчесність або новизну джерела й часто невірно оцінюють вірогідність інформації.
Дослідження показують, що для тих, хто вже є схильним до неспокою про здоров'я, пошук інформації про здоров'я в Інтернеті погіршує це занепокоєння – явище, що отримало назву «кіберхондрія». Оскільки орторексія є групою симптомів, яка є майже пародією на тенденції в популярній культурі здорового способу життя, важко точно визначити, коли заклопотаність з приводу здоров'я та цілісності свого раціону досягає патологічних розмірів.
На жаль, згідно з недавнім опитуванням психологів, психіатрів, медсестер й соціальних працівників, дві третини повідомили, що спостерігали у своїй практиці пацієнтів з клінічно значущою орторексією. Важливо відзначити, що дві третини лікарів також вказали, що синдром заслуговує більшої наукової уваги.
Література
1. Bratman S, Knight D. Health Food Junkies: Orthorexia Nervosa– Overcoming the Obsession With Healthful Eating. New York, NY: Broadway; 2000.
2. Vandereycken W. Media hype, diagnostic fad, or genuine disorder? Professionals’ opinions about night eating syndrome, orthorexia, muscle dysmorphia, and emetophobia. Eat Disord. 2011;19(2):145–155.
3. Aksoydan E, Camci N. Prevalence of orthorexia nervosa among Turkish performance artists. Eat Weight Disord. 2009;14(1):33–37.
4. Donini LM, Marsili D, Graziani MP, et al. Orthorexia nervosa: a preliminary study with a proposal for diagnosis and an attempt to measure the dimension of the phenomenon. Eat Weight Disord. 2004;9(2):151–157.
5. Moroze RM, Dunn TM, Craig Holland J, et al. Microthinking about micronutrients: a case of transition from obsessions about healthy eating to near-fatal “orthorexia nervosa” and proposed diagnostic criteria. Psychosomatics. 2014 Mar 19;
6. Bosi ATB, Çamur D, Güler Ç. Prevalence of orthorexia nervosa in resident medical doctors in the faculty of medicine. Appetite. 2007;49(3):661–666.
7. Park SW, Kim JY, Go GJ, et al. Orthorexia nervosa with hyponatremia, subcutaneous emphysema, pneumomediastimum, pneumothorax, and pancytopenia. Electrolyte Blood Press. 2011;9(1):32–37.
8. Mathieu J. What is orthorexia? J Am Diet Assoc. 2005;105(10):1510–1512.
9. Altman SE, Shankman SA. What is the association between obsessive–compulsive disorder and eating disorders? Clin Psychol Rev. 2009;29(7):638–646.
10. Fidan T, Ertekin V, Işikay S, et al. Prevalence of orthorexia among medical students in Erzurum, Turkey. Compr Psychiatry. 2010;51(1):49–54.
11. Kinzl JF, Hauer K, Traweger C, et al. Orthorexia nervosa in dieticians. Psychother Psychosom. 2006;75(6):395–396.
12. Lindeman M, Keskivaara P, Roschier M. Assessment of magical beliefs about food and health. J Health Psychol. 2000;5(2):195–209.
13. Saddichha S, Babu GN, Chandra P. Orthorexia nervosa presenting as prodrome of schizophrenia. Schizophr Res. 2012;134(1):110.
14. Miotto P, Pollini B, Restaneo A, et al. Symptoms of psychosis in anorexia and bulimia nervosa. Psychiatry Res. 2010;175(3):237–243.
15. Aarnio K, Lindeman M. Magical food and health beliefs: a portrait of believers and functions of the beliefs. Appetite. 2004;43(1):65–74.
16. Geddavalasa L. Food preferences and taboos during antenatal period among the tribal women of north coastal Andhra Pradesh. J Community Nutr Health. 2013;2(2):32-37.
17. Gooding DC, Tallent KA, Matts CW. Clinical status of at-risk individuals 5 years later: Further validation of the psychometric high-risk strategy. J Abnorm Psychol. 2005;114(1):170–175.
18. Bartrina JA. Ortorexia o la obsesión por la dieta saludable [Orthorexia or when a healthy diet becomes an obsession] Archivos Latinoamericanos de Nutrición. 2007;57(4):313–315. Spanish.
19. Borgida A. In sickness and in Health: Orthorexia Nervosa, The Study of Obsessive Healthy Eating [dissertation] USA: ProQuest Information and Learning; 2012. [Accessed December 15, 2014]. pp. 6376–6376. Available from: http://gradworks.umi.com/34/67/3467161.html.
20. Simpson HB, Wetterneck CT, Cahill SP, et al. Treatment of obsessive-compulsive disorder complicated by comorbid eating disorders. Cogn Behav Ther. 2013;42(1):64–76.
21. Sulkowski ML, Jacob ML, Storch EA. Exposure and response prevention and habit reversal training: commonalities, differential use, and combined applications. J Contemp Psychother. 2013;43(3):179–185.
22. Abbott M. Restructuring cognitive distortions. In: Robert-McComb JJ, editor. Eating Disorders in Women and Children: Prevention, Stress Management, and Treatment. Boca Raton, FL: CRC Press; 2001. pp. 273–282.
23. Shapiro JR, Pisetsky EM, Crenshaw W, et al. Exploratory study to decrease postprandial anxiety: just relax! Int J Eat Disord. 2008;41(8):728–733.
24. Schröder A, Heider J, Zaby A, et al. Cognitive behavioral therapy versus progressive muscle relaxation training for multiple somatoform symptoms: results of a randomized controlled trial. Cogn Ther Res. 2013;37(2):296–306.
25. Barsky AJ, Ahern DK, Bauer MR, et al. A randomized trial of treatments for high-utilizing somatizing patients. J Gen Inter Med. 2013;28(11):1396–1404.
Якщо після прочитання цієї статті ви відчули, що деякі думки зачепили вас особливо сильно — це нормально. Іноді одна фраза може нагадати про те, що ми довго ховали всередині. Такі моменти — гарний привід зупинитися й прислухатися до себе. І якщо ви відчуваєте, що хочете поговорити, розібратися в собі, отримати підтримку — не відкладайте це надовго. На нашому сайті ви завжди можете звернутися по допомогу до психолога онлайн.
